■種類:
頭痛には大きく分けて、偏頭痛(片頭痛)、緊張型頭痛(筋収縮性頭痛)、群発頭痛の3つに分けると整理し易いでしょう。 群発頭痛は特殊な物なので、片頭痛と緊張型頭痛の2大頭痛を理解して頂けると頭痛が起きた際に役立つと思います。
■原因:
片頭痛は別名、脳血管型頭痛とお考えください。群発頭痛とともに脳の血管の太い部分、その周囲の痛覚神経などが関与していると考えられています。そのため拍動性疼痛(脈をうつような痛み)と訴える方が多いのです。緊張型頭痛は一般的には頸部や頭部の筋肉に由来すると考えられていましたが、現在では中枢神経の関与も解明されています。また、心理的要素の関与も大きいとされています。
■診断:
ほとんどのケースでは問診での情報、診察所見などにて診断はつきます。しかし、頭蓋内の病変などが原因で起きる二次性頭痛を除外することは原則ですので、MRIやCTなどの検査が必要となります。
■治療:
基本的には軽度の場合には消炎鎮痛剤の投与を考えます。中等度以上の痛みの場合はトリプタン製剤を使用することがあります。緊張型頭痛の場合には筋肉緊張を和らげたり、心理的緊張を和らげたりする薬剤投与や運動などを助言したりします。むやみに市販の鎮痛剤を大量に長期に使い続けるとMOH(薬剤乱用性頭痛)を引き起こすこともあるので、ご注意ください。
豆知識 Q&A
頭痛

めまい

めまいは簡単な言葉ですが、非常に広範囲の症状を含めた奥の深いものです。原因が脳疾患、内耳器官、頸椎性、循環器(低血圧、不整脈など)、下肢筋力低下など多彩です。
軽い場合がほとんどですが、重篤な病変の前兆であることもありますので、繰り返したり、徐々にひどくなる場合には医師の診察を受けられてください。脳神経外科/神経内科、耳鼻咽喉科への受診をまずお勧めします。
軽い場合がほとんどですが、重篤な病変の前兆であることもありますので、繰り返したり、徐々にひどくなる場合には医師の診察を受けられてください。脳神経外科/神経内科、耳鼻咽喉科への受診をまずお勧めします。
しびれ

軽いしびれの原因としては脳性、脊椎(頸椎)性、末梢神経性のものがまずあげられます。半身など広範囲のしびれの場合は脳外科/神経内科、指先や腕の一部などやや狭い範囲の場合は整形外科の受診をお勧めします。
しかし、急激に症状が変化したり、軽い麻痺などを併発している場合には速やかに救急医療施設などを受診されてください。
しかし、急激に症状が変化したり、軽い麻痺などを併発している場合には速やかに救急医療施設などを受診されてください。
頭部外傷

まず、急性と慢性に大きく分けて考えると便利です。転倒や事故などで頭部に打撃をうけ、頭痛や嘔気/嘔吐がある場合には、とりあえず医療機関を受診してください。
また一時的に気を失った場合は頭蓋内血腫などの重篤な疾患を起こしていることがありますので、特に注意が必要です。スポーツの外傷などで脳震盪があった場合、頭痛が継続する場合には次に衝撃にて重篤な障害を残すことがあることがあり、最近はsecond impact syndromeとして知られています。
また、高齢者の場合は注意が必要です。外傷後、脳と頭蓋骨の間にカプセルができ、1~3ヶ月後に大きな血腫ができてしまうことがあります。
麻痺などを呈することが多いのですが、認知機能低下、失禁など認知症と似た症状を呈することもあるので、ご老人の軽度の外傷時には、この「慢性硬膜下血腫」を是非、念頭に入れておいてください。
また一時的に気を失った場合は頭蓋内血腫などの重篤な疾患を起こしていることがありますので、特に注意が必要です。スポーツの外傷などで脳震盪があった場合、頭痛が継続する場合には次に衝撃にて重篤な障害を残すことがあることがあり、最近はsecond impact syndromeとして知られています。
また、高齢者の場合は注意が必要です。外傷後、脳と頭蓋骨の間にカプセルができ、1~3ヶ月後に大きな血腫ができてしまうことがあります。
麻痺などを呈することが多いのですが、認知機能低下、失禁など認知症と似た症状を呈することもあるので、ご老人の軽度の外傷時には、この「慢性硬膜下血腫」を是非、念頭に入れておいてください。
認知症

アルツハイマー型認知症が代表的です。記憶力の低下があり、判断能力などが低下していきますが、年齢的記憶力低下と病的な場合との区別が大切です。
簡単なテストやMRIなどの画像診断でとりあえずの判断はできます。アミロイドイメージングなどの最先端な検査もありますが、アルツハイマー型認知症以外の原因もあり得ますので、脳外科、神経内科、精神科など専門医のもとで診断を進めるといいと思います。
ホルモン疾患や先ほどの慢性硬膜下血腫など『治療可能な認知症」もありますので、早期受診、早期発見が重要です。
簡単なテストやMRIなどの画像診断でとりあえずの判断はできます。アミロイドイメージングなどの最先端な検査もありますが、アルツハイマー型認知症以外の原因もあり得ますので、脳外科、神経内科、精神科など専門医のもとで診断を進めるといいと思います。
ホルモン疾患や先ほどの慢性硬膜下血腫など『治療可能な認知症」もありますので、早期受診、早期発見が重要です。
未破裂脳動脈瘤
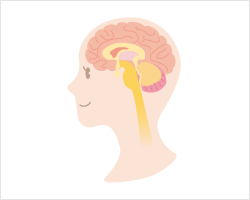
最近、MRI(脳のMR検査)・MRA(脳血管のMR検査)などの画像診断の進歩、普及に伴って、未破裂でなんら症状を呈さない状態で発見される動脈瘤が増えています。外来診療や脳ドックにて、脳動脈瘤が見つかると、多くの人は、大変驚き、かつ心配されるとおもいます。不用意なテレビなどの情報、我々、医師の言葉などはそれに拍車をかけます。このような場合どう対処するかは難しい問題ですが、病気が見つかったことの不幸を嘆くよりも、大事に至る前にリスクのある病変が見つかったことを幸いと考えて、落ち着いてご自分の状況を判断し、治療を受けるかどうかの判断をするべきでしょう。
その拠り所となる事実を、最新の文献に基づいて、すこし詳しく書きますので検討・判断する際の参考にしていただけたら幸いです。動脈瘤が破裂すると「くも膜下出血」を起こしますが、動脈瘤が破裂するまで患者さんの多くは全く症状がありません。その一方で動脈瘤が大きくなった場合には周りの脳神経を圧迫して症候を出すことがあります。
複視(物が2つに見える)、片麻痺(半身不随意)、脳幹症候(物が飲み込みにくい、ろれつが回らない)など動脈瘤ができた場所によってことなります。中年層には男で0~3.1%、女で0~3.4%、高年層には男で4.3~4.9%、女で7.4~12.0%といわれています。このことからも分かるように、決して稀なものではありません。脳動脈瘤はすべての年齢層に発症が見られますが、最も多いのが35歳から60歳の層です。割合でいうと女性3に対して男性2とより女性に脳動脈瘤ができやすい傾向にあります。
命を脅かす最大の原因である脳動脈の破裂という問題に限って述べます。なにも治療をしないと未破裂脳動脈瘤がどのような経過を辿るかという自然経過に関しては、破裂を起こす確率は文献上は平均して1~2%と言われています。したがって累積破裂率(ある期間内の破裂する確率)は10年間で10~20%、20年間で20~40%となります。
米国での調査では、動脈瘤の破裂によるくも膜下出血の発生件数は年間3万人を超えています。このうち10~15%が病院に到着するまでに死亡し、50%以上が破裂後30日以内で死亡しています。さらに、生存者の約半数にも、何らかの永続的な神経脱落症状が認められると報告されています。動脈瘤破裂が死亡につながったものは52%と高率です。
一般に、小さい動脈瘤に比べて直径1cm(10mm)以上の大きな動脈瘤の破裂率は有意に高いといわれていますが、直径1~2mmの小さいもので破裂することがあり、また、1cmを超える大きなもので容易に破裂しないものもあるなど、例外は勿論あります。一般に直径4-5mmの中等大の動脈瘤は開頭手術時に見ると、壁が薄くなるような変化が起こっているものが多いことを多くの脳外科医が認めており、臨床的には危険サイズと言って良いでしょう。
動脈瘤のドームの上に出来た小さな膨らみが出来て動脈瘤の形が不整形を呈するものは、そうでないものに較べて、有意に破裂し易いといわれています。年間平均破裂率1-2%に対し、40代、50代の破裂率は4-5%と高いといわれています。生涯破裂率を推計学的に検討すると、破裂率は加齢とともに減少し、70才を境に破裂率は有意に低下します。動脈瘤の家族歴のある人は、ない人に較べて、動脈瘤の発生頻度は高く、破裂率も高いことが知られています。動脈瘤のない人の5倍といわれています。
治療法の詳細については省略いたします。(いわゆる脳外科手術)と脳血管内治療(血管内塞栓術)の2通りあります。なお、未破裂の場合は破裂動脈瘤に比べてどちらの方法も、治療のリスクは少なくなります。治療成績は術者の技量と経験によりますが、未破裂動脈瘤の開頭手術を経験豊富な術者が行った場合は合併症の発生率は2%といわれています。
しかし、開頭手術の場合には動脈瘤に到達するために脳をヘラで圧排(押しのける)操作が必要ですので、アプローチ困難な場所の動脈瘤などでは脳が傷つく恐れがあります。そのため、高次脳機能などの評価を神経内科医が厳密に行うと10%近くに何らかの障害が出ているという報告もあります。脳血管内治療の場合も合併症の生じる頻度は術者の技量と経験によりますが、これまでの報告の多くは、治療中の動脈瘤破裂の頻度は約2%、マイクロカテーテル、GDCなどに付着した血栓が脳動脈の先のほうに詰まって生じる脳梗塞などを含めると全体で約5~6%となっています。
血管内治療は開頭手術(クリッピング術)と比べて、リスクの減少・入院期間・回復期間の短縮が認められていることが分かっています。研究からは以下のことが示されています。クリッピング術を受けた患者さんの平均入院期間は、血管内治療の患者さんの2倍以上です。クリッピング術後に新たに症状や障害が出現する割合は、血管内治療の4倍と高くなっています。
またその症状や障害の回復期間について、大きな違いが認められました。ある試験によると、クリッピング術を受けた患者さんの平均回復期間が1年であるのに対して、血管内治療の患者さんの平均回復期間は27日間でした。無症候の動脈瘤は破裂その他の危険性を秘めてはいますが、現時点では症候を顕してはいないものであり、その対応には苦慮するところです。
予防的治療はあくまで患者さんご本人のご判断と希望によるもので、医師のほうから積極的に治療を勧める筋合いのものではありません。以上の情報を参考に、慎重な判断をされることを期待します。
その拠り所となる事実を、最新の文献に基づいて、すこし詳しく書きますので検討・判断する際の参考にしていただけたら幸いです。動脈瘤が破裂すると「くも膜下出血」を起こしますが、動脈瘤が破裂するまで患者さんの多くは全く症状がありません。その一方で動脈瘤が大きくなった場合には周りの脳神経を圧迫して症候を出すことがあります。
複視(物が2つに見える)、片麻痺(半身不随意)、脳幹症候(物が飲み込みにくい、ろれつが回らない)など動脈瘤ができた場所によってことなります。中年層には男で0~3.1%、女で0~3.4%、高年層には男で4.3~4.9%、女で7.4~12.0%といわれています。このことからも分かるように、決して稀なものではありません。脳動脈瘤はすべての年齢層に発症が見られますが、最も多いのが35歳から60歳の層です。割合でいうと女性3に対して男性2とより女性に脳動脈瘤ができやすい傾向にあります。
命を脅かす最大の原因である脳動脈の破裂という問題に限って述べます。なにも治療をしないと未破裂脳動脈瘤がどのような経過を辿るかという自然経過に関しては、破裂を起こす確率は文献上は平均して1~2%と言われています。したがって累積破裂率(ある期間内の破裂する確率)は10年間で10~20%、20年間で20~40%となります。
米国での調査では、動脈瘤の破裂によるくも膜下出血の発生件数は年間3万人を超えています。このうち10~15%が病院に到着するまでに死亡し、50%以上が破裂後30日以内で死亡しています。さらに、生存者の約半数にも、何らかの永続的な神経脱落症状が認められると報告されています。動脈瘤破裂が死亡につながったものは52%と高率です。
一般に、小さい動脈瘤に比べて直径1cm(10mm)以上の大きな動脈瘤の破裂率は有意に高いといわれていますが、直径1~2mmの小さいもので破裂することがあり、また、1cmを超える大きなもので容易に破裂しないものもあるなど、例外は勿論あります。一般に直径4-5mmの中等大の動脈瘤は開頭手術時に見ると、壁が薄くなるような変化が起こっているものが多いことを多くの脳外科医が認めており、臨床的には危険サイズと言って良いでしょう。
動脈瘤のドームの上に出来た小さな膨らみが出来て動脈瘤の形が不整形を呈するものは、そうでないものに較べて、有意に破裂し易いといわれています。年間平均破裂率1-2%に対し、40代、50代の破裂率は4-5%と高いといわれています。生涯破裂率を推計学的に検討すると、破裂率は加齢とともに減少し、70才を境に破裂率は有意に低下します。動脈瘤の家族歴のある人は、ない人に較べて、動脈瘤の発生頻度は高く、破裂率も高いことが知られています。動脈瘤のない人の5倍といわれています。
治療法の詳細については省略いたします。(いわゆる脳外科手術)と脳血管内治療(血管内塞栓術)の2通りあります。なお、未破裂の場合は破裂動脈瘤に比べてどちらの方法も、治療のリスクは少なくなります。治療成績は術者の技量と経験によりますが、未破裂動脈瘤の開頭手術を経験豊富な術者が行った場合は合併症の発生率は2%といわれています。
しかし、開頭手術の場合には動脈瘤に到達するために脳をヘラで圧排(押しのける)操作が必要ですので、アプローチ困難な場所の動脈瘤などでは脳が傷つく恐れがあります。そのため、高次脳機能などの評価を神経内科医が厳密に行うと10%近くに何らかの障害が出ているという報告もあります。脳血管内治療の場合も合併症の生じる頻度は術者の技量と経験によりますが、これまでの報告の多くは、治療中の動脈瘤破裂の頻度は約2%、マイクロカテーテル、GDCなどに付着した血栓が脳動脈の先のほうに詰まって生じる脳梗塞などを含めると全体で約5~6%となっています。
血管内治療は開頭手術(クリッピング術)と比べて、リスクの減少・入院期間・回復期間の短縮が認められていることが分かっています。研究からは以下のことが示されています。クリッピング術を受けた患者さんの平均入院期間は、血管内治療の患者さんの2倍以上です。クリッピング術後に新たに症状や障害が出現する割合は、血管内治療の4倍と高くなっています。
またその症状や障害の回復期間について、大きな違いが認められました。ある試験によると、クリッピング術を受けた患者さんの平均回復期間が1年であるのに対して、血管内治療の患者さんの平均回復期間は27日間でした。無症候の動脈瘤は破裂その他の危険性を秘めてはいますが、現時点では症候を顕してはいないものであり、その対応には苦慮するところです。
予防的治療はあくまで患者さんご本人のご判断と希望によるもので、医師のほうから積極的に治療を勧める筋合いのものではありません。以上の情報を参考に、慎重な判断をされることを期待します。
脳梗塞
脳梗塞を簡単に説明すると、何らかの原因で脳に酸素、栄養を運ぶ血液が流れなくなり、脳の一部が壊死に陥ることを言います。おこり方としては動脈硬化により閉塞したり、その部分に血栓ができて詰まってしまう場合、心臓や太い血管から血液が凝固した固まりが流れてきて脳血管に詰まっててしまう場合に分けられます。
後者は不整脈(心房細動)などある方では効率に合併しますので、各種検診などの心電図にて診断できます。前者の場合は人間ドックや検診での早期発見は難しいでしょう。MRI検査や頸動脈超音波検査などを定期的に行うことで早期に発見できます。
また、高血圧、脂質異常症、糖尿病、高尿酸血症などの生活習慣病との関連が強いので、日頃からの注意が必要です。
後者は不整脈(心房細動)などある方では効率に合併しますので、各種検診などの心電図にて診断できます。前者の場合は人間ドックや検診での早期発見は難しいでしょう。MRI検査や頸動脈超音波検査などを定期的に行うことで早期に発見できます。
また、高血圧、脂質異常症、糖尿病、高尿酸血症などの生活習慣病との関連が強いので、日頃からの注意が必要です。